
Medical MARKSTAR さんの主催で
3月5日(木)「知識編」
3月9日(木)に「評価編」
の講演をZOOMにて開催されます。
詳細は
https://www.markstar.net/dementia2026/
から、どうぞ。

1月 07

Medical MARKSTAR さんの主催で
3月5日(木)「知識編」
3月9日(木)に「評価編」
の講演をZOOMにて開催されます。
詳細は
https://www.markstar.net/dementia2026/
から、どうぞ。
1月 06

あけましておめでとうございます。
本年も情報発信に努めていきたいと思います。
どうぞよろしくお願いいたします。
さて
認知症のある方の感情表出を促すように話を聴くときには
事実関係の正誤ではなくて
話しているテーマをどのように感じているのか
感情に焦点を当てて聴くようにしています。
例えば
90歳代の方が
「お父さんの先生が亡くなったからお通夜に行かなくちゃ」
と発言された時に
ここで「お父さん」が夫なのか父を指しているのかはわかりませんし
どちらであったとしても既に亡くなられていることは事前情報から把握できています。
その先生であれば、おそらく亡くなられていると思われますが
いずれにしても、それらの事実は置いておいて
「きっとお世話になった方が亡くなられたから最後のご挨拶に伺いたい」
という気持ちは理解できます。
「とてもお世話になった方が亡くなられたんですね」
「それでお通夜に行こうとしていたんですね」
「不義理なことはできないですよね」
その方の特性を把握できていれば
どのような言葉を選択したら良いかは自然と浮かび上がります。
その方の方から
どんな先生だったか語り始める時には
その方に任せて語られていることをイメージしながら聴いていきます。
必要に応じて沈黙も大切にします。
帰宅要求があると
話を逸らそうとしたり
気を逸らすために何かさせたり
する人は多いけれど
帰宅要求があった時に介入可能であれば
きちんと感情表出を促すことで(だけで)
自然と帰宅要求が収まってしまうということは多々あります。
12月 30

・記憶の連続性を確認したい時には事実確認を優先する
・エピソード記憶を聴いている時や認知症のある方が言いたいことがある時には
感情に焦点を当てて聴く
認知症のある方と話をする時には必ず自分の意図を明確にしています。
記憶の連続性を確認したいのか
認知症のある方に感情表出を促したいのか
意図が異なれば対応も変わります。
記憶の連続性を確認したい場合についてご説明します。
まず、その方の日課に沿って体験直後に尋ねます。
例えば、昼食後に(今日のお昼ご飯はいかがでしたか?)と尋ねます。
「おいしかったよ」
だけだと判断できないので
(何が一番おいしかったですか?)と尋ねます。
そこで具体的に献立名が返ってくれば覚えていることが推測されます。
(再生の可否を確認します)
ここで具体的な献立名が返ってこなければ
こちらから献立名を提示します。
(聴覚情報で再認ができるかどうかを尋ねます)
また、「このあと〇〇時にお部屋に伺いますね」とお伝えしてから
〇〇時に訪室した時の様子を確認します。
「あら、すみませんね」
「お待ちしていました」
と返ってくれば、お伝えした時刻から△時間は覚えてくれていたことがわかります。
「あら、どうしたんですか?」
と返ってくれば、お伝えした時刻から△時間は記憶の保持が困難だったことがわかります。
このように、意図的な会話ができれば
なんてことのない話の中で、拾えるエピソードがたくさんあることに気がつきます。
記憶の連続性については、こちらが意識してさえいれば
会話だけでもかなりの情報を収集できます。
認知症のある方が帰宅要求をしている時など
感情表出を促したい時には事実かどうかではなく
その方の感情に焦点を当てて話を聴くようにしています。
次回に詳しくお伝えします。
12月 23

認知症のある方の話を聴く時に
認知症のある方が発言した表現そのままを使って復唱するようにしています。
たとえば
「家に帰りたい」と言われたら
「家に帰りたいんですね」
「財布がない」と言われたら
「財布がないんですね」
と認知症のある方が発言した表現そのままを使って復唱します。
そのあとで、「それで急いでいたんですね」「それで困っているんですね」と言葉を継ぎます。
クレーム処理の本を読んで時に
「相手の言葉を復唱してから答える」と書いてあるのを読んだ記憶があります。
あなたの言ったことを受け止めましたと言外に伝えることができます。
そう言われてみれば、クレーム処理ではないけれど
品物を注文した時のコールセンターの対応は、
こちらの電話番号の確認の時に
私が「ご、さん、の」と言えば
相手も「ご、さん、の」と確認してきますし
私が「ごじゅうさんの」と言えば
相手も「ごじゅうさんの」と言う人がほとんどです。
声かけの最初は
相手の言った言葉を使って復唱するようにしています。
その後、話を聴きながら
相槌を打ったり、合いの手を挟んだり
時には、相手の話と同じ内容を違う表現で言い換えるようにしています。
「お父さんの先生が亡くなられたから早く行かなくちゃ」
「お世話になった方だから不義理なことはできない。
それで急いで行こうとしていたんですね?」
「財布がどこにもないのよ!」
「大事なお財布が見つからないくて困っているんですね」
この1クッションを置くことで
「この人は私の言っていることをちゃんと聴いてくれる」
と思っていただけます。
会話のキャッチボールを強調して伝えることができます。
言葉は相手に伝わってこそ、言葉として機能します。
12月 16

声かけの大切さについて
否定する人はいないし、みんなそう言うけれど
私は「何を言う」かよりも
「どんな声で」言うかの方が重要だと考えています。
〇〇という時に、なんて声をかければいいでしょうか?
とは尋ねますが
自身の声の大きさやトーンの意義を自覚している人はとても少ないし
自覚的にコントロールできる人はもっと少ないと感じています。
認知症のある方は言語理解力が低下すると
(たとえアルツハイマー型認知症でも言語理解力が低下する方はたくさんいる)
何か言われたことはわかっても、何を言われているか理解できなくなります。
一方でだからこそ、職員の口調を鋭敏に感受し、口調に反応していることが多いのです。
「立っちゃダメ」と言わなくても
「こっちに来て」と強い口調で言われて、それで怒ってしまう。。。
禁止表現を使わずに、修正してほしい行動を言葉で伝えたのに怒られたって言うけれど
そんな強い口調で言われたら、そりゃ怒りますよ。
声には発する人の感情が反映されます。
声の大きさとトーンを合わせることで
心理的同調を促す効果があると言われています。
まず、声の重要性を認識しましょう。
そして、相手の声の大きさとトーンに自身の声とトーンを同調させましょう。
大きな声やハリのある声の方には、こちらも同様に。
小さな声で落ち着いたトーンの方には、こちらも声を抑えめに。
一番、良いのは挨拶です。
「おはようございます」「こんにちは」
返ってきた言葉に反映された声の大きさとトーンを感受し、
同じような大きさの声とトーンで返します。
「今日も良いお天気ですね」「今朝は寒かったですね」
自然な会話の中で、声の大きさとトーンの同調を調整することができます。
初対面の方なら
まず、こちらが名乗ります。
「こんにちは。初めまして。」
「こんにちは」
「リハビリの佐藤と申します。〇〇さんですね?よろしくお願いします。」
「よろしくお願いします。」
「〇〇さん、下のお名前を教えていただけますか?」
「△△と言います。」
「△△さんですね。漢字はどういう漢字を書くんですか?」
「え〜っと、鉛筆ある?」
ご自身のお名前は、まさしく長年慣れ親しんだものです。
あなた自身のことを知りたいという気持ちを言外に伝えることもできます。
これだけ会話が成り立てば、
声の大きさとトーンを把握し、同調させる機会を十分に確保することができます。
また、もしも、自身の名前という慣れ親しんだものでも、
うまく説明できなかったり、尋ねたことの枠組みで答えられなかったりすれば、
言語理解力が低下している恐れが高くなりますから、そのスクリーニングもできます。
もちろん、その日その時の体調もありますから
会話の初めに、まず、その方の声とトーンを把握し、
日を改めて再確認することから始めると良いと思います。
「認知症のある方の話をきちんと聴く」ことの前提として
声が無自覚に伝えてしまうことがあることをきちんと理解する。
そして、自身の声の大きさとトーンに自覚的になる。
相手のその時々の声の大きさとトーンに鋭敏になり、同調させられるようになる。
ということがもっと広まっていくと良いなぁと思っています。
12月 09

まだ、感染症対策としてマスクをしている人も多いと思います。
マスクをしていると表情が伝わりにくいものです。
なので、意識して「表情」を伝える工夫をしています。
笑う時は、眼もくしゃっと笑う。
「笑う」を強調して伝えるようにしています。
話を聴く時には、相槌を打ちながら聴く。
「聴く」ことを強調します。
尋ねる時には、小首を傾げて「尋ねる」を強調する。
「表情」の代わりに「口調」で代償する。
認知症のある方は職員の
「何」を言っているのかという言葉ではなくて
「どんな風に」言っているのかという声や口調、表情などに
反応して怒ってしまうことが多々あります。
声かけの重要性を否定する人はいないと思いますが
一方で、職員の側の非言語的表出の重要性については
あまり重要視されていないものです。
当然、自身の非言語的表出に無自覚なことも多く
当然、自覚できないのでコントロールしようとする人も少ないものです。
特に、声や口調には発する人の感情が反映されやすいものです。
もっと自覚的になることと、コントロールしようとすることの重要性について
検討されると良いのにと、つくづく思っています。
12月 02

もしかして、
このサイトにお立ち寄りくださる人の中に
認知症のある方とどうやってコミュニケーションをとったら良いのか
わからなかったり、自信がない人もいるかもしれないと思ったので記事にしてみます。
実習に行くと
「患者さんとコミュニケーションとってみて」
「ご利用者さんとコミュニケーションとってみて」
って言われることが多いんじゃないかと思います。
コミュニケーションとるって言われると
一生懸命話さなければって思いそうだけど
別に無理して笑わせたりすることじゃなくて
その方がどんな方なのか理解するためだから
聞き上手を目指せば良いのだと思っています。
知識があれば
意図的に質問をしたり
答えや答え方に注目することができますから
かなり、いろいろな情報を得ることができます。
せめて、4大認知症 は押さえておきましょう。
話の聞き方のポイントとして
私は次のことに気をつけています。
1)今はまだマスク装着が求められているところも多いと思います。
こちらがマスクをしていると表情が伝わりにくいので
意識して表情を強調するようにしています。
・笑う時には眼も笑う
・相槌を打ちながら聴く
・尋ねる時には小首をかしげる
・表情が伝わりにくいぶん、口調を強調する
2)相手の声のトーンと大きさに合わせる
・初対面の挨拶で声の調整も兼ねて相手の名前の漢字を尋ねる
3)重要な内容は、復唱する。
・認知症のある方が発言した表現そのままを使って復唱する。
・同じ内容で違う表現に言い換える
4)事実を確認する時と感情に焦点を当てる時と使い分ける
・記憶の連続性を確認したい時には事実確認を優先する
・エピソード記憶を聴いている時や認知症のある方が言いたいことがある時には
感情に焦点を当てて聴く
5)言語表出が困難な時には、クローズドクエスチョンで確認する
・可否いずれも両方を尋ねる
順次、ご説明していきます。
11月 25

頸部後屈している方の食事介助で
現場あるあるの誤解にもとづく対応は
下の図のように、頸部を前屈方向へ動かしたり
ヘッドレストにクッションを入れたりするものです。
ヘッドレストにクッションを入れて効果があるのは
ヘッドレストと頭部の間に距離がある場合ですから
距離をクッションで埋めても頸部が正中位になるわけではありません。
無理にクッションを当てることでかえって後屈がひどくなってしまうことだってあります。
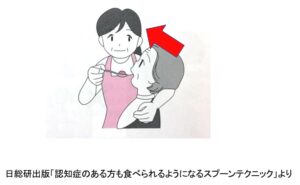
じゃあ、どうしたら良いのか。
まず、頭部の重さを支えます。
この時に大切なことは、決して頸部を前屈方向へ動かさないことです。
重さを支えるだけで良いのです。
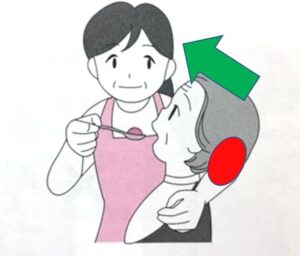
<日総研出版「認知症のある方でも食べられるようになるスプーンテクニック」>
上図の赤い丸のところ、いわゆるボンの窪と呼ばれている部分を
介助者の前腕で支えます。
スプーンの背で前舌をしっかり押しながら介助をしていくと
頭部を支えている腕が軽くなるのを感じると思います。
軽くなる、ということは対象者がご自身で頭部の重さを支え始めたということです。
そして、たいていの場合、頭部が自然と前屈するようになっているのがわかると思います。
生活期にある方で
頸部後屈している場合は、誤介助に対する誤学習で頸部後屈しているパターンがかなりあります。

写真のように、上の歯でこそげ落とす介助を続けていると
頸部後屈を毎回の食事ごと、介助の1さじごとに誤学習を促しているようなものです。
ところが、誤介助誤学習ということは
正の介助をすれば正の学習が可能ということをも意味しています。
ここに適切なスプーン操作をする意義があるのです。
食事介助をしていて
頸部前屈の動きが毎回出てくるようになると
安静時でも頸部が正中位になっていることに気がつくと思います。
本当は怖い食事介助
食事介助の適不適によって
身体の状態も変わってしまうことも多々あるのです。
11月 20

先日、日本赤十字社和歌山医療センターさんのご依頼で
食事介助をテーマにした講演をしてきました。
みなさん、集中して聞いてくださり
下唇の押し加減なども質問いただき
実践への心意気を感じることができ、とても嬉しかったです。
看護師もリハスタッフも勉強会を合同で開催しているそうで
すごく前向きな印象を受けました。
連絡の窓口となってくださったFさんはじめ
H先生やYさん、Nさんには大変お世話になりました。
どうもありがとうございました。
例の如く、とんぼ帰りではありますが
今回は観光案内を横目に通り過ぎただけでなく
蓬莱551の肉まん売り場を片目で眺めながら帰路につきました。。。
お天気は良かったんですが
富士山には雲がかかっていました。

11月 11

私は常々、ハウツーやパターンの当てはめを卒業して
認知症のある方に何が起こっているのかをきちんと観察・洞察するように提唱しています。
その理由は2つあって
第一に、結果として適切な対応、効果的な対応ではないから、結果が出ないということと
もう一つは、ハウツーやパターンの当てはめをするということは
「そうするもの」という思い込みが前提となっているので
対応の結果の適否について確認しようという意識が働きません。
つまり、結果として良くないし、過程としても良くない。
じゃあ、結果としても過程としても良いものをやろうよ。
それは、こうしてみたら。という提案をずっとしています。
認知症のある方の
生活障害やBPSDに対しても
Activityにしても
食事介助にしても
ポジショニングにしても
身体リハにしても
何にしても、言えることです。
その最たるものが
「かきこみ食べ」への対応です。
もうすでに何回も記事にしていますが
かきこみ食べをしている人に対して
まず、第一選択として、小分けにしたり、小さなスプーンや箸にしたりして提供する
というハウツー・パターンの当てはめをすることが圧倒的に多いと思います。
かきこみ食べという表面的な事象、結果として現れだけを切り取って
小分けや小さなスプーン・箸での提供という図式を当てはめているわけです。
本来であれば
かきこみ食べをしている人の上肢操作能力や取り込み方(摂食・嚥下5相の準備期)を
きちんと評価、把握、アセスメントすることがまず必要です。
すると
かきこみ食べをしている人は
上肢操作能力、取り込み方、長年の食行動習慣
のいずれかもしくは重複した問題、困難、障害を抱えているというケースが圧倒的に多いものです。
ここをきちんと評価できれば
それらへの対応として、スプーンの工夫や専用トレーを作成することで
上肢操作能力や取り込み方が改善し
結果として、かきこみ食べもみられなくなる
ということが多々起こります。
かきこみ食べをしないどころか、咀嚼をきちんとするようになった方もいました。
(詳細を知りたい方は記事を公開しているのでサイト内検索してみてください)
ミキサーペースト食を平らなお皿に小分けにして
ごく小さな浅いスプーンで提供されていたケースでは
1口量が少ないことを感受して、1口量を確保しようともっと書き込んで食べていた
ということがありました。
意図とは真逆に、小分けにして小さなスプーンを提供したことで
返ってかきこみ食べを強化してしまっていたのです。
ところが、「かきこみ食べ=小分け、小スプーン提供」という
ハウツー・パターンの当てはめという対応をするものだと思い込んでいると
提供した食環境の適否を確認しようという意思が働きません。
善意の意図が逆効果になっているという、事実を半ば意識的に半ば無意識的に見落とすのです。
このようなことは
認知症のある方への対応のあちこちで今もなおたくさん起こっています。
ポジショニングにおいて2関節筋の遠位部を無理やり過剰伸展させる。
食事介助においてムセたらトロミの粘性をもっと上げる。
帰宅要求のある方に対して気をそらせる。。。etc.etc.
ハウツーやパターンの当てはめから、卒業しましょう。
「引き出しを増やす」というと、聞こえがいいけれど
増やしたところで結局は、目の前の方の状態をきちんと評価できないのであれば
結局は同じことどころか、かえってタチが悪いと思います。
もっと踏み込んで言うと
認知症のある方と協働して行動変容を体験する のではなくて
表面的に させる ことで、自らの行動変容を拒否している のです。
そのような姿勢、あり方は、対人援助の対極にあるものです。
学ぶということは、変わることです。
対人援助職は、生涯をかけて学び続けることが要請される職種です。
このサイトを訪れてくれている人の中には
日々辛い思いをしている人もいると思います。
口先だけではなく
本当に、認知症のある方と協働して行動変容を体験できる
視点と方法、知識と技術があります。
理念と実践と結びつける思考の枠組みがあります。
それらを具体的にこのサイトで記載しています。
具体的に記載しないと伝わりにくいので、具体的に記載していますが
ハウツーやパターンの一つとして消費されてしまうことを望んではいません。
それらを卒業して
その時その場のその関係性において
認知症のある方に何が起こっているのかを観察し洞察し技術を持って具現化できるように
挑戦してみてください。
その時、本当に、認知症のある方の能力の凄さを実感できるようになります。
最近のコメント